Медицинский редактор: Земерева Н.Ю., физиотерапевт
О дискинезии желчевыводящих путей (ДЖВП) говорят, когда снижается тонус желчных путей, вследствие чего нарушается отток и циркуляция желчи.
Различают дискинезию по гиперкинетическому типу (повышенный тонус желчного пузыря) и дискинезию по гипотоническому типу (тонус желчного пузыря ослаблен).
Причинами ДЖВП являются:
- нерациональное питание с нарушением режима приема пищи;
- заболевания печени и желчного пузыря;
- злоупотребление спиртными напитками.
Принципы питания
Диета при дискинезии желчного пузыря будет эффективной, если соблюдать следующие принципы питания:
- Питание должно быть сбалансированным. Его особенность в ограничении жиров и пустых углеводов, обогащение рациона белком. Примерная суточная норма для взрослого человека:
- Белки – 75-86 г. (из них больше половины должны приходиться на животное происхождение);
- Жиры – 70-79 г. (1/3 – растительные);
- Углеводы – 300 г. (по максимуму полезные);
- Сахар – как можно меньше. Энергетическая ценность суточного меню не должна превышать 2400 ккал.
- Недопустимо голодание. При вынужденном длительном перерыве между приемами пищи следует позаботиться о правильном перекусе (используются продукты с мягким воздействием на органы желудочно-кишечного тракта. Например, нежирные кисломолочные продукты: кефир или йогурт);
- Прием пищи осуществляется дробно по 5-6 раз в день. Важно соблюдать режим (питание в одно и то же время). Порции не должны быть большими. Переедание способствует усиленной нагрузке на пищеварительную систему, что провоцирует крупный выброс желчи. Она застаивается, наступает фаза обострения;
- Исключение из меню запрещенных продуктов. Даже малейшее послабление может привести к обострению заболевания. Жареные, соленые, острые и жирные блюда исключают при ДЖВП;
- Вся пища готовится при помощи паровой обработки, варки или запекания. При таких технологиях у продуктов сохраняются полезные свойства, отсутствуют канцерогены. При подаче следует тщательно соблюдать температурный режим блюда. Оно подается только в теплом виде. Горячее и холодное есть категорически нельзя;
- В острой фазе заболевания при приготовлении пищи, продукты протирают через сито для лучшего усвоения;
- Продукты, богатые клетчаткой, стоят на первом месте в рационе больного ДЖВП. Она помогает организму легко переваривать пищу, стимулирует правильную работу органов пищеварения. В сутки необходимо съедать около половины килограмма продуктов, богатых этим веществом;
- Фруктовые соки, разрешенные при диете у взрослых с дискинезией желчевыводящих путей, разбавляются водой в пропорциях 1:1. Так они легче усваиваются;
- Последний суточный прием пищи осуществляется за 1 час до сна. Потребляемый продукт не должен раздражать органы пищеварения. Отлично подойдет банан или нежирный кисломолочный продукт.
Общие правила
Желчь постоянно секретируется печенью и между приемами пищи скапливается в желчном пузыре. Поступление ее в кишечник после приема пищи зависит от слаженной работы всей органов желчевыделительной системы: печеночные протоки (правый и левый), общий печеночный проток, желчный пузырь, проток пузырный и общий желчный проток, который открывается в двенадцатиперстную кишку через Фатеров сосок (в толще его находится сфинктер Одди, регулирующий поступление желчи в кишечник). Этот сфинктер, в свою очередь, состоит из трех сфинктеров. Задача сфинктерного аппарата — регуляция поступления желчи в двенадцатиперстную кишку.
Такой сложный билиарный путь обеспечивает пассаж желчи и принимает участие в формировании ее состава, потому что слизистая всасывает воду, хлориды, бикарбонаты и прочее. Сильным стимулятором сокращения пузыря является прием пищи. При поступлении ее в 12-перстную кишку вырабатывается холецистокинин, регулирующий сокращение ЖП. Время его сокращения зависит состава пищи — обильная и жирная еда вызывают длительное его сокращение до тех пор, пока не опорожнится желудок. При приеме нежирной пищи и в небольшом количестве сокращение кратковременное. После сокращения тонус снижается и начинается период наполнения желчью.
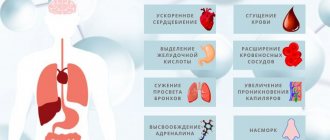
При дискинезиях желчевыводящих путей (ДЖВП) возникает не синхронное, чрезмерное или недостаточное сокращение желчного пузыря, протоков и сфинктеров протоков. Различают два вида нарушений: гипертонический (с повышением тонуса пузыря и сфинктеров и резким выбросом желчи) и гипотонический (со снижением тонуса сфинктеров и вялым оттоком желчи из пузыря). Эти состояния регулируются вегетативной нервной системой и их могут вызвать нервные переживания, гормональные нарушения, заболевания органов ЖКТ и нарушения в питании (постоянное употреблений жирной и острой пищи, чрезмерные перерывы между ее приемами).
При гипотонической дискинезии в желчном пузыре происходит застой желчи и недостаточное ее поступление в пищеварительный тракт. Застой желчи может вызвать воспалительный процесс в желчном пузыре и быть предпосылкой образования камней, потому что в пузыре происходит процесс сгущения желчи, и она становится более насыщенной холестерином. Больного при этом расстройстве беспокоят постоянные ноющие боли в правом подреберье, которые могут усиливаться или ослабевать. Также отмечается тошнота и рвота, запоры, горечь во рту, слабость и быстрая утомляемость.
При гипертоническом типе дискинезии больных беспокоит острая приступообразная боль в правом подреберье (при физической нагрузке, беге), периодический жидкий стул, тошнота, рвота с примесью желчи, отсутствие аппетита. Характерны для таких больных раздражительность, головная боль, повышенная утомляемость, тахикардия, потливость. Поскольку дискинезии являются функциональными расстройствами, рациональное питание способствует их коррекции.
Диета при дискинезии желчевыводящих путей и заболеваниях печени строится на одних принципах, поэтому основным столом является Стол №5, с введением разных продуктов с учетом типа дискинезии.
Основные принципы питания:
- Ограничено количество тугоплавких жиров (бараний, свиной, говяжий, гусиный, утиный), которые трудно усваиваются, кроме того усиливают жировой гепатоз. Из животных жиров допускается сливочное масло, оно лучше усваивается и является источником ретинола и арахидоновой кислоты.
- Количество белка соответствует физиологической норме (100 г).
- Содержит липотропные продукты (творог, яичные белки, рыба, нежирное мясо).
- Пищу готовят на воде (пару) и запекают, жарка исключается.
- Пищу измельчают при гипертонической дискинезии и измельчение необязательно при гипотонической дискинезии.
- Дробное питание (до 5-6 раз).
- Соль ограничена до 8 г.
- Жидкость до 1,5–2 л.
Калорийность должна соответствовать энергозатратам человека. Питание с низкой энергоценностью приводит к жировой инфильтрации печени, гибели клеток с развитием соединительной ткани.
Ограничены экстрактивные вещества (бульоны), холестеринсодержащие продукты, пряности, цельное молоко. Исключены фаст-фуд, чипсы, соленые орешки, вода с газом, копчености, колбасы.
При гипотонической дискинезии желчных путей и после холецистэктомии при наличии желчезастойного синдрома необходимо стимулировать желчевыделительную систему желчегонными продуктами. При этом расстройстве рекомендуется разновидность Диеты №5 — Стол № 5 Л/Ж (липотропно-жировой). Поскольку при данной патологии необходимо стимулировать желчеотделение, улучшать циркуляцию желчи и двигательную функцию пузыря и кишечника, диета содержит повышенное содержание жиров, преимущественно растительных, и клетчатки (овощи, плоды, пшеничные отруби), которые обладают желчегонным действием.
Одновременно ограничиваются или исключаются (при ожирении) легкоусвояемые углеводы (сахар, мед, конфеты, варенье, джемы, сладкая выпечка), которые способствуют застою желчи. В целом, это полноценная диета с физиологическим содержанием белков, обогащенная липотропными веществами, предупреждающими жировую дистрофию печени (жировой гепатоз).
При дискинезии желчевыводящих путей у взрослых по гипотоническому типу питание должно включать как можно больше продуктов с желчегонным действием:
- Растительные масла должны составлять 50% всего количества жиров. Они участвуют в синтезе простагландинов, которые разжижают желчь и усиливают сокращение желчного пузыря. Важно растительные масла употреблять без термической обработки (для заправки салатов, готовых каш и супов).
- Овощи, фрукты и ягоды практически все стимулируют желчеотделение, кроме того устраняют запоры. Этот момент является важным, поскольку ежедневное опорожнение кишечника тонизирующе действует на желчевыводящие пути. Наиболее выраженным действием обладают апельсины, авокадо, мандарины, дыни, арбузы, чернослив, груши, лимоны, а из овощей — тыква, укроп, ревень, шпинат.
- Соки — капустный, свекольный, брусничный.
- Пшеничные отруби (30 г в сутки). Их запаривают кипятком и разбухшие добавляют во все блюда по 2 столовых ложки трижды в день. Отруби улучшают отхождение желчи и снижают вероятность камнеобразования, поскольку уменьшают содержание холестерина в желчи.
- Желтки яиц.
- Важен частый и дробный прием пищи — это улучшает отток желчи, а также целесообразно расширение двигательной активности.
При дискинезии желчного пузыря по гипертоническому типу также назначают Диету №5, но с сокращением общего количества жиров до 60 г, уменьшением количества растительных масел (вплоть до исключения) и клетчатки. Несколько увеличивают количество простых углеводов. Как вариант питания может рассматриваться также Диета № 5Щ. Она обеспечивает максимальное щажение печени и прочих органов ЖКТ и снижает интенсивность желчеотделения. Характеризуется уменьшенным количеством жиров, исключением продуктов, содержащих холестерин, экстрактивных веществ (бульоны) и грубой клетчатки (редис, редька, отруби, чеснок, грибы, огурцы, лук, сладкий перец). В питании таких больных нужно исключить сырые овощи и фрукты — употреблять можно только запеченные или тушенные.
Питание включает:
- супы, протертые овощные, исключаются бульоны;
- мясо и рыба нежирные (лучше в рубленом виде);
- яйца ограничивают до одного в день (только белок);
- молоко, творог нежирный пресный;
- овощи в запеченном и тушеном виде (картофель, кабачки, цветная капуста, тыква, морковь);
- фрукты и ягоды спелые, сладкие в виде компотов, муссов, желе и фрукты протертые;
- фруктовые, ягодные соки.
При всех видах дискинезий и явлениях раздражительности и невроза показано повышенное содержание в рационе магния и может применяться магниевая диета. Он уменьшает спазм мускулатуры, снижает возбудимость и оказывает обезболивающее действие. Диета содержит хлеб грубого помола, гречневую и пшенную крупы, отвар из отрубей, овощи и фрукты, сухофрукты.
Дискинезия кишечника (или спастический колит) — это также функциональное расстройство, которое проявляется болевым синдромом, метеоризмом, изменением стула и дискомфортом в брюшной полости. Нарушается двигательная функция чаще толстого кишечника и при этом в разных его отделах отмечаются спастические или атонические состояния, но органических изменений не выявляются. Главная причина дискинезии кишечника — стресс (хронический или острый) и симптомы заболевания могут появиться через несколько недель после него. Помимо гастроэнтерологических жалоб у больного отмечаются невротические расстройства (тревожность, нервозность, ухудшения настроения, депрессивные состояния, снижение работоспособности). Чаще при дискинезии кишечника встречается запор, реже — чередование его с поносом.
Лечение зависит от формы дискинезии кишечника: слабительные средства, стимуляторы моторики, спазмолитики (при запорах) и абсорбирующие, вяжущие, обволакивающие средства (при поносах) на фоне седативных препаратов и транквилизаторов. Для снятия тревоги может потребоваться участие психолога.
Большое внимание уделяют питанию и режиму приема пищи.
- Дробное питание — важно не переедать и не перегружать кишечник.
- Отварные блюда и запеченные.
- Хлеб ржаной.
- Ежедневное употребление кисломолочных продуктов.
- Каши, приготовленные на воде (любые, исключают рис при запорах).
- Ограничить (исключить) сдобу, мучные изделия, специи, копчености, жирное мясо и рыбу, острые блюда.
- Отказ от алкоголя.
- Исключить репу, редьку, редис, чеснок, грибы.
При запорах оправдано введение продуктов, стимулирующих опорожнение кишечника. Эффективной в данном случае может быть Диета №3. Это полноценная диета, которой можно постоянно придерживаться. Она включает продукты, усиливающие моторику кишечника (овощи, плоды, хлебопродукты с отрубями, крупы, кисломолочные напитки, отруби, чернослив, клетчатка, свекла, мед).
Исключены продукты, усиливающие брожение и гниение (жареные изделия, бобовые, простые углеводы, жирные продукты). Натощак рекомендуется выпивать воду с медом, соки, а на ночь — кефир, настои сухофруктов (чернослив, курага) после чего съедать распаренные фрукты или просто съесть порцию свежих фруктов. Необходимо исключить продукты, которые задерживают опорожнение кишечника: шоколад, кизил, кисели, какао, крепкий чай, брусника, черный кофе, гранат, черника, груши, макаронные изделия, красное вино, нежные сыры.
Запрещенные продукты
Продукты, запрещенные при обострении заболевания, не включаемые в диетическое меню, излишне нагружают организм больного. Они провоцируют обострение, вызывая неприятные симптомы. Люди, страдающие этой особенностью должны знать, что нельзя есть при дискинезии желчевыводящих путей:
- Фастфуд: сухомятка, чипсы, сухари с приправами, соленые орехи;
- Десерты с большим содержанием сахара: торты, мороженое, печенье со сладкой начинкой;
- Газированные напитки, особенно с красителями и консервантами (разрешается лечебная минеральная вода среднего газирования);
- Какао и кофе;
- Жирные первичные бульоны из любого мяса, остывшие “горячие” блюда;
- Жиры в чистом виде: сало, шпик;
- Копченые колбасные изделия, жирная рыба;
- Соленья, пряности;
- Бобовые продукты (вызывают повышенное газообразование, вздутие кишечника);
- Грибы (тяжело перевариваются), свежий лук и чеснок;
- Черный хлеб (разрешается к употреблению в подсушенном виде);
- Острые приправы, горчица, перец;
- Алкогольные напитки любой крепости (сильно увеличивается нагрузка на печень, происходят спазмы гладкой мускулатуры желчного пузыря).
При полном исключении этих продуктов лечение проходит эффективнее, симптомы пропадают за короткое время.
Резюме для родителей
ДЖВП является довольно распространенной патологией среди детей. Диетическое питание даже без медикаментозного лечения может нормализовать функцию всей желчевыводящей системы в организме ребенка.
Уже через пару недель соблюдения диеты самочувствие ребенка улучшится, а затем постепенно исчезнут симптомы заболевания. Важно только точно установить тип дискинезии и правильно соблюдать диету, следуя указаниям врача.
Врач-педиатр Е. О. Комаровский рассказывает о проблемах с желчным пузырем у детей, в том числе и о ДЖВП:
Врач-педиатр рассказывает о ДЖВП:
Дискинезия желчевыводящих путей (ДЖВП) доставляет много неприятных проблем: вздутие, диспепсию, болезненность, тошноту и горький привкус желчи во рту. Лечится медикаментозными средствами, правильным режимом питания, соблюдением специальной лечебной диеты. Дискинезия – это функциональное расстройство, ухудшающее процесс переваривания пищи. Выделяют гипертоническую и гипотоническую форму процесса. Питание при дискинезии желчевыводящих путей корректируется в зависимости от вида расстройства.
Рекомендуемая пища
Люди, страдающие таким заболеванием должны знать, что можно есть при дискинезии желчевыводящих путей.Разрешенные продукты:
- Первые блюда – супы на овощных бульонах или растительном масле. Вне фазы обострения разрешается использовать вторичные бульоны из диетического мяса;
- Диетическое мясо птицы, рыбы (нежирные сорта) в отварном, паровом или тушенном виде;
- Крупа (гречневая, перловая, рисовая), макаронные изделия твердых сортов;
- Кисломолочные продукты со сниженным процентом жирности;
- Отруби, хлеб из цельнозерновой муки;
- Яйца в отварном виде (или омлет на пару);
- Растительное масло (1-2 ст.л в день);
- Пшеничные сухари, подсушенный ржаной хлеб (лучше из цельнозерновой муки);
- Сладкие сорта спелых фруктов, ягод, цитрусовых;
- Варенье, джем, мед (в умеренных количествах);
- Несладкий чай с лимоном, компот из сухофруктов, сок (разбавленный водой для снижения концентрации).

При таком рационе важно соблюдать суточную норму калорийности (для людей, не имеющих лишнего веса).
При назначенной диете в момент обострения дискинезии, назначают лечебные напитки. Они являются дополнением к диетическому питанию.
- Минеральные воды (например, Ессентуки-17). Принимаются за 30 минут до еды, предварительно настаиваются до полного выхода газа. Они способствуют ускорению обмена веществ, стимулируют правильную работу органов желудочно-кишечного тракта;
- Свежевыжатые овощные и фруктовые соки, разбавленные водой, имеют общеукрепляющее действие из-за большого содержание витаминов и микроэлементов. Пьют их через полчаса после еды;
- Чаи из травных сборов относятся к народной медицине, нередко назначаются в качестве вспомогательной терапии (их рекомендует только лечащий врач). Сбор из сухих листьев крапивы, плодов шиповника, листьев смородины стимулирует перистальтику кишечника, ускоряет обмен веществ, благотворно действует на организм в целом.

Выбор продуктов при ДЖВП
Употребление продуктов, содержащих много липотропных веществ, повышает текучесть желчи, а содержание щавелевой кислоты или холестерина приводит к сгущению, способствует камнеобразованию. Пуриновые основания ухудшают обмен веществ. Разрешено употребление минеральной воды, только обязательно негазированной. При отсутствии обострения можно поесть мед (немного).
Что можно есть:
- Каши, крупы.
- Крахмалистые овощи, свежая зелень.
- Запеченные или отварные фрукты, разведенные соки из фруктов.
- Вареное мясо, рыба (обязательно нежирных сортов).
- Супы из овощей (нельзя использовать мясной бульон).
- Варенье, мармелад, пастила, зефир.
- Ржаной или пшеничный хлеб. Свежий надо подсушить или день дать полежать.
- Растительные масла.

Что ограничить в рационе:
- Манная, рисовая крупы.
- Сахар (в пределах 30 граммов в сутки).
- Яйца (не больше 3 в неделю).
Что нельзя есть:
- Жареное, жирное, острое.
- Копченое, консервы, маринады, соления.
- Субпродукты.
- Магазинные соусы (кетчуп, майонез).
- Газированные напитки.
- Фаст-фуд, суши, чипсы.
- Свежий хлеб, выпечка из сдобного теста.
- Шоколад, мороженое.
- Жирные молочнокислые продукты.
- Орехи, грибы, бобовые.
- Чеснок, редис, лук, щавель, редька.
- Каши быстрого приготовления.
- Жевательные резинки.

Примерное меню на день
Для лучшего понятия принципа питания разработано примерное суточное меню при дискинезии желчевыводящих путей у взрослых:
Завтрак:
- 250 г творога со сниженным процентом жирности;
- Несладкий чай;
- Подсушенный хлеб со сливочным маслом (важно не переусердствовать!)
Второй завтрак:
- Стакан обезжиренного кефира;
- 250 г овощного салата.
Обед:
- 200 г овощного супа;
- 100 г отварного куриного мяса;
- 150 г гречневой каши на воде;
- 30 г подсушенного хлеба.

Полдник:
- Стакан обезжиренного йогурта;
- 20 г печенья “крокет”.
Ужин:
- 200 г обезжиренного творога;
- 1 отварное яйцо;
- чай с лимоном.
Второй ужин:
- 1 банан.
Для разнообразия рациона включаются овощи, фрукты. Крупы комбинируются.

Дискинезия желчевыводящих путей – что это?
Дискинезия желчевыводящих путей (ДЖВП) встречается у 30% людей, большинство из которых не имеют понятия, что это за болезнь. Хотя заболевание не угрожает жизни, очень важно правильно диагностировать симптомы. ДЖВП опасна осложнениями, которые непременно возникнут, если её не лечить.
Суть заболевания заключается в неправильном оттоке желчи через специальные протоки. Её основная функция – расщепление жиров. Если этот процесс нарушен, организм испытывает недостаток в углеводах и жирных кислотах. В зависимости от скорости попадания в кишечник выделяют гипо- и гиперкинетическую дискинезию.
- Патологические дефекты желчного пузыря (слабая стенка, перегородка или загиб, увеличенное число проток, подвижность пузыря).
- Язва, гастрит, холецистит.
- Аппендицит.
- Вирусный гепатит.
- Различные воспаления.
- Менопауза.
- Аллергия на пищевые продукты.
- Лямблиоз и глисты.
- Неправильный рацион.
- Строгие и длительные монодиеты.
- Злоупотребление алкогольными напитками.
- Стресс.
Особенности диеты
Если диагностирована дискинезия по гиперкинетическому типу, диета будет иметь свои особенности. Задача стоит в блокировании повышенного выделения желчи. Диета будет включать все вышеперечисленные продукты кроме растительных и животных жиров. Молочные продукты с жирностью выше среднего употреблять категорически запрещено. Это относится к творогу, сливочному маслу.
Растительные жиры тоже лучше исключить. Супы необходимо готовить только на овощных бульонах. Добавление растительного масла или вторичного мясного бульона может спровоцировать возврат неприятных симптомов и отсутствие эффективности лечения.
Важно соблюдать питьевой режим. Количество потребляемой жидкости должно достигать 2 – 2,5 литров в сутки. Это поможет освободить организм от токсинов, будет способствовать быстрому перевариванию пищи.
При ДЖВП по гипокинетическому типу задача врача состоит в назначении диеты, включающей продукты, способные повысить выработку желчи.

К ним относятся молочные жиры, содержащиеся в сливочном масле, твороге, йогурте, сметане, сливках. Важно не переусердствовать. Перенасыщение жирами не принесет пользу организму.
Первые блюда готовят с добавлением растительных масел. Разрешается использовать вторичные мясные бульоны.
Поддержание водного баланса благотворно скажется на лечении болезни любого типа.
Важно! При соблюдении режима питания необходимо подключить полноценный сон и исключить нервные перегрузки. Дискинезия гипотонического типа связана с нервным перевозбуждением, что может спровоцировать обострение.
Умеренная физическая активность, ведение здорового образа жизни, диета и отсутствие стрессов приведут к угасанию нежелательных симптомов.
Питание ребенка с ДЖВП
ДЖВП диагностируется не только у взрослых, но и у подростков или детей дошкольного возраста. Симптомы заболевания ничем не отличаются от проявления их у взрослых. Если ребенку поставлен такой диагноз и назначена диета, необходимо провести разъяснительную беседу, рассказав о необходимости соблюдения рекомендаций врача.

Диета при дискинезии желчевыводящих путей у ребенка запрещает сладости, за исключением меда, варенья и творожных десертов.
Список разрешенных продуктов:
- Овощные супы (без добавления мясного бульона), салаты из овощей;
- Котлеты из нежирного мяса птицы и рыбы, приготовленные на пару или запеченные в духовке;
- Отварное белое мясо птицы;
- Тефтели, пельмени;
- Каши (молочные и на воде) из гречки или риса;
- Макаронные изделия из твердых сортов (дополнение – овощи);
- Диетические десерты из нежирного творога (запеканки, суфле, муссы);
- Фруктовые десерты из свежих фруктов и ягод (смузи, фруктовые пюре);
- Омлеты на паровой бане;
- Подсушенный пшеничный хлеб или ржаные сухари;
- Варенье, джемы (в умеренных количествах);
- Соки, разбавленные водой, некрепкие чаи, кисели;
- Овощи, фрукты, ягоды, сухофрукты.
Питание должно быть дробным (маленькими порциями через каждые 3 часа). Голод недопустим. Важно соблюдать водный режим и умеренные физические нагрузки.

Рецепты блюд
Пациентам с диагнозом «дискинезия» можно употреблять овощи, рыбу и мясо, запеченные в духовке или протушенные в собственном соке.
Постный вегетарианский суп (2 порции):
- Необходимые ингредиенты: морковь (1 шт.), картофель (1 шт.), перловая крупа (30 г).
- Овощи ополаскивают, чистят и измельчают, нарезая некрупными брусками.
- В кастрюлю наливают овощной бульон (1,5 л), кипятят и добавляют заранее промытую перловку.

- После закипания воды под кастрюлей убавляют огонь и варят крупу 45—50 мин.
- Чтобы перловка сварилась быстрее, ее можно предварительно замочить на полчаса в теплой воде.
- После того, как крупа сварилась до полуготовности, в суп забрасывают морковь и картофель.
- Первое блюдо томят на медленном огне еще 15 мин. Солят, снимают кастрюлю с огня. Суп можно подавать с зеленью.
Запеченная рыба:
- Филе щуки или судака (150 г) промывают в холодной воде и немного солят.
- Рыбу заворачивают в фольгу и запекают в духовке при температуре в 180° С 30-45 мин.
- Чтобы филе не получилось сухим, можно смазать его оливковым маслом.
- К рыбе приготовят гарнир из круп и овощей: картофель и морковь тушат в собственном соку без добавления масла.
- Рисовую или перловую крупу отваривают до готовности в несоленой воде.
Отварная говядина:
- Филе нежирной говядины (150 г) промывают под проточной водой и забрасывают в кипящую воду.
- После того, как мясо закипело, бульон сливают, филе промывают, помещают в кипящую несоленую воду.
- Мясо отваривают до готовности.
- Подавать блюдо можно с картофельным пюре или любым другим гарниром.
Творожно-фруктовая запеканка:
- Обезжиренный творог (100 г), мед (1 ст. л.) смешивают в одной емкости.
- Банан (1 шт.) очищают от кожуры и нарезают небольшими дольками.
- Творог выкладывают в огнеупорную форму.
- Поверх творожно-медовой массы выкладывают дольки банана.
- Форму накрывают фольгой, убирают в духовку, разогретую до 150°С на 30 мин.

Овощные салаты готовят стандартным способом. Гастроэнтерологи рекомендуют овощи предварительно отваривать в несоленой воде. В качестве заправки можно использовать оливковое масло.
Диета в период обострения
Человеку с подтвержденным диагнозом дискинезии придется сталкиваться с фазами обострения и улучшения. Обострению могут способствовать стрессы, физические перегрузки, переутомление, слабость организма в период вспышки вирусных заболеваний.
При обострении диета исключает многие разрешенные продукты, которые вводятся по мере ослабления симптоматики.
В период нарастания неприятных симптомов в виде расстройств пищеварительной системы, необходимо выдержать 1-2 дня без приема пищи. При этом объем жидкости доводится до 3 литров в сутки. Разрешается пить некрепкие чаи с добавлением полезных отваров трав, компоты из сухофруктов, соки, разбавленные кипяченной или фильтрованной водой.
Напитки должны быть комнатной температуры для легкого усваивания.

Далее в рацион включают протертые каши и супы на овощном бульоне, отварные овощи (на период в 4-5 дней). Каждый день вводятся новые продукты, осуществляется переход на Диету №5, которую следует держать длительное время.
Выход из диеты
После длительной диеты симптомы дискинезии пропадают. Для возврата в привычный рацион требуется много времени. Каждый продукт вводится в меню выздоровевшего человека постепенно. Важно тщательно следить за реакцией пищеварительной системы.
Сначала вводятся молочные продукты с постепенным увеличением процента жирности (до среднего показателя), затем разные виды круп и нежирных сортов мяса.
Сдобные хлебобулочные изделия и сладости вводятся в последнюю очередь, если организм принял все необходимые продукты. От жирного, острого и соленого лучше отказаться навсегда. Эти продукты не приносят пользу организму, могут способствовать возврату симптоматики.

Причины ДЖВП
Причины развития ДЖВП у детей могут быть разными:
- Функцию желчевыделительной системы регулирует вегетативная нервная система, поэтому неврологическая патология – одна из возможных причин дискинезии. Стрессовая ситуация у детей может вызвать нарушение выделения желчи, то есть дискинезию.
- Гормональные нарушения, поэтому ДЖВП нередко наблюдается у подростков.
- Неправильное питание (злоупотребление острой и жирной пищей, еда всухомятку, фастфуд, большие интервалы между приемами пищи).
- Патология органов пищеварения.
- Глистные инвазии.
- Врожденные изменения желчного пузыря.
- Постоянные физические неадекватные нагрузки.
- Инфекции.
Последствия несоблюдения
Дискинезия желчного пузыря не является опасным заболеванием, но служит предрасполагающим фактором для формирования более серьёзных болезней. Органы желудочно-кишечного тракта уязвимы, нарушена кишечная микрофлора и обменные процессы. Это приводит к развитию следующих состояний:
- Гастрит, язвенное поражение желудка и двенадцатиперстной кишки;
- Панкреатит и другие нарушения поджелудочной железы, ферментная недостаточность;
- Холецистит;
- Образование камней в желчном пузыре;
- Атопический дерматит и другие кожные проявления (состояние пищеварительной системы отражается на кожном покрове).
Несоблюдение диеты приведет к бесполезному приему лекарственных препаратов. 90 процентов лечения дискинезии желчевыводящих путей составляет правильное питание.

Характеристика диеты при дискинезии
Диета ДЖВП ориентирована на улучшение характера и режима питания, восстановление тонуса желчных протоков. Диетотерапия играет основную роль в лечении дискинезии. Чтобы уменьшить нагрузку на трубы, сфинктеры и сам желчный пузырь из рациона исключают:
- холодные блюда;
- трудно перевариваемые жиры;
- экстрактивные блюда (наваристые бульоны);
- овощи из грубой клетчатки.
Диета снижает тяжесть дискинезии желудочно-кишечного тракта, усиливает выделение желчи и секреторную деятельность печени. Правильное питание решает сразу несколько проблем:
- уменьшает вес тела;
- восстанавливает обмен веществ;
- предотвращает газообразование;
- нормализует стул;
- уровень холестерина в сыворотке крови снижается.
Несоблюдение диеты при дискинезии кишечника чревато неопределенными последствиями — холангитом, расчетным холециститом, панкреатитом, атипической экземой.