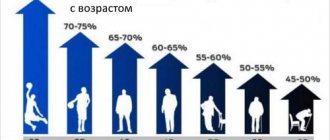
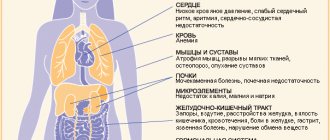
Все чаще у современных людей проявляется нарушение чувствительности к инсулину. При таких нарушениях образуются разные заболевания: от прыщей на лице до ожирения. Лишь немногие могут похвастаться сбалансированной чувствительностью к этому важному гормону. Диета при инсулинорезистентности поможет урегулировать равновесие внутри организма и настроить его на правильную работу. Придерживаясь инсулиновой диеты, можно наконец избавиться от застоявшегося лишнего веса, который никак не хотел уходить.
Основные правила диеты
На самом деле, нет точной диеты, мы скорее объясним, почему вы должны исключить часть пищи из своего меню и какие из них следует подчеркнуть в вашем рационе.
Ограничить углеводы
Существует большая разница, принимаете ли вы углеводы из фруктов, овощей, цельного зерна или с добавленным жиром или сахаром. Когда дело доходит до муки, лучше всего потреблять цельные зерна. Оптимальным вариантом является использование 100% муки из цельной муки или миндаля и кокосовой муки для достижения наилучших результатов.
Избегайте подслащенных напитков
Все типы сахаров способны повышать уровень сахара в крови и способствовать ухудшению резистентности к инсулину. Но есть некоторые источники сахара и углеводов, которые являются более вредными, чем другие. Избегайте употребления безалкогольных напитков, подслащенных сахаром, кукурузным сиропом фруктозы, холодным чаем, энергетическими напитками и теми, которые содержат сахарозу и другие искусственные подсластители.
Вместо того, чтобы пить сладкие напитки, обратите внимание на воду, соду, травяной или черный чай и кофе. Если вам нужно добавить некоторые подсластители в свою пищу или питье, используйте натуральные, такие как мед, тушеное мясо, финики, кленовый сироп или патока
Ешьте больше волокон
Согласно многим исследованиям, потребление цельного зерна связано с меньшей вероятностью развития диабета типа 2, но людям приходится ограничивать количество обработанных (упакованных) цельных зерен.
Потребление продуктов с высоким содержанием клетчатки, таких как артишоки, горох, брюссельская капуста, брокколи, фасоль, льняное семя, корицу и корицу, помогают регулировать резистентность к инсулину. Эти овощи имеют высокое содержание клетчатки и имеют меньше калорий, а также обладают противовоспалительными свойствами.
Потребляйте здоровые жиры
Избегайте употребления вредных жиров, таких как транс-жиры и насыщенные жиры, вместо этого в вашем меню ненасыщенные
Увеличение жира важно для людей с резистентностью к инсулину и диабетом из-за сокращения углеводов.
Принятие продуктов, богатых мононенасыщенными жирными кислотами, улучшает гликемический контроль в случаях, когда жир заменяет углеводы. Продукты, которые вы можете потреблять для увеличения полезных жиров, — это оливковое масло, авокадо, орехи и семена.
В дополнение к увеличению содержания ненасыщенных жиров следует увеличить количество жирных кислот Омега-3, что означает употребление рыбы не реже двух раз в неделю. Подходящая скумбрия, лосось, сельдь, тунец и белая рыба. Омега-3 жирные кислоты могут быть получены из грецких орехов, чье льняное семя, семена конопли и яичные желтки.
Принять достаточно белка
Исследование показало, что увеличение потребления белка помогло потерять больше фунтов. Потребление белка важно для людей с резистентностью к инсулину, потому что белки относительно нейтральны в отношении метаболизма глюкозы и сохраняют мышечную массу, которая может быть уменьшена у людей с пониженной чувствительностью к инсулину.
Белки, такие как курица, рыба, яйца, йогурт, миндаль, чечевица помогают регулировать уровень сахара в крови.
Ешьте молочные продукты
Кальций, витамин D, молочный жир и, в частности, транспальмитолеиновая кислота уменьшают риск развития резистентности к инсулину и диабетом 2 типа.
Покупая молочные продукты, выбирайте те, которые обозначены как «био», а не обычные продукты от коровы. Овцы и козье молоко — еще лучшие варианты, также подойдет кефир.
Планируйте питание
Когда дело доходит до контроля резистентности к инсулину, потеря веса является ключевым фактором. Вы можете потерять вес, следуя рекомендациям по снижению веса для снижения чувствительности к инсулину, но вам также необходимо уменьшить количество калорий. Исследования показали, что растущие порции имеют большое значение для развития ожирения. Ешьте чаще, но меньшие порции и никогда не будьте слишком голодным, потому что это увеличивает шансы съесть за следующий прием пищи. Начните небольшую порцию, и в случае необходимости откажитесь от нее, но никогда не переполняйте свою тарелку.
На вашей тарелке всегда должны быть белки, жиры и овощи (клетчатка).
Диета с резистентностью к инсулину сбалансирована между чистым белком, здоровыми жирами, продуктами с высоким содержанием клетчатки и высококачественными молочными продуктами. Люди с этим заболеванием должны избегать употребления упакованных продуктов, подслащенных напитков и рафинированных углеводов.
Интервальное голодание помогает преодолеть инсулинорезистентность
Делая интервалы между приемами пищи более долгими, вы даёте организму возможность поставить производство инсулина на паузу и немного передохнуть. А это очень важное условие для того, чтобы клетки стали вновь реагировать на действие инсулина. Подробнее об оптимальной частоте питания я писала здесь.
Начать стоит с перерыва между ужином и завтраком 12 часов. По самочувствию этот интервал можно постепенно увеличивать и практиковать так называемое интервальное голодание. Его формат вы можете определять сами –
на основе своего самочувствия и удобства для вашего дневного расписания.
Среди распространенных форматов интервального голодания:
- перерыв 16 часов и еда в течение 8-часового окна (частота от 1 раза в неделю до 7);
- голодание 24 часа от 1 до 3 раз в неделю;
- голодание 36 часов 1-2 раза в неделю.
Практика интервального голодания может быть очень эффективна для снижения уровня инсулина и избавления от инсулинорезистентности, но важно слушать сигналы организма и подобрать формат, который работает именно для вас.
Слишком интенсивное для вас голодание может включить механизмы экономии энергии, ввести организм в состояние стресса и нейтрализовать все позитивные эффекты.
Разрешенные продукты
- Основу рациона должны составлять овощи: различные сорта капусты, листовой салат, огурцы, шпинат, баклажаны, чеснок, репа, болгарский перец, сырая морковь, патиссоны, редька, грибы, редис и другие с низким гликемическим индексом. В целом их употребление нужно довести до 600 г в день в сыром виде (так сохраняются все витамины и минералы). Большей частью нужно употреблять зеленые овощи и листовые салаты, богатые лютеином и индолами, которые обладают антиоксидантными свойствами. В салаты для улучшения вкуса можно добавлять кунжутное семя, сок лимона, семя льна и семена чиа, орехи и заправлять различными растительными маслами. Морская капуста (источник йода, клетчатки и витаминов) является низкокалорийным продуктом и может служить добавкой к любым салатам. Для разнообразия можно есть овощи в тушеном и запеченном виде. Картофель исключается или допускается в ограниченном количестве и редко.
- Бобовые также являются неотъемлемой частью рациона, поскольку являются источниками белка, клетчатки, некоторых минералов и омега-3 жирных кислот. Можно употреблять чечевицу, бобы, горох, зеленый горошек, зеленую фасоль. Несколько раз в неделю можно позволить небольшие порции бобовых в сочетании с другими овощами.
- Нежирное мясо (говядина, телятина) и птица (курица, индейка без шкуры). Эти продукты варятся, запекаются или готовятся на пару.
- Нежирная рыба (минтай, судак, путассу, треска, щука, навага, хек, карп, нототения). В жирных сортах рыбы, которые также рекомендуется употреблять, высокое содержание омега-3 и омега-6. Рыба богата фосфором, магнием, калием, жирорастворимыми витаминами, а белок переваривается легче, поэтому нужно включать ее в рацион чаще, чем мясо. Способы приготовления такие же, как и мяса.
- Ржаной хлеб, цельнозерновой, хлебцы с отрубями и цельнозерновые. В день употребить 1-2 кусочка, но лучше в первой половине дня.
- Количество круп в рационе ограничивается. Раз или два раза в неделю можно съесть порцию дикого риса, гречневой и овсяной каши. Пшенная, перловая, манная исключаются в виду высокого ГИ.
- Несладкие ягоды лучше есть в свежем виде, но можно и в компотах или муссах. Из фруктов нужно отдать предпочтение цитрусовым, авокадо, вишне, клюкве, сливе, яблокам, крыжовнику, землянике, бруснике, малине, клубнике.
- Растительные масла, добавляемые в готовые блюда. Особую ценность представляет масло грецкого ореха, облепиховое, кедровое, оливковое, тыквенное, авокадо, кукурузное, льняное, кунжутное в виду правильного соотношения омега-3 и омега-6. Нужно отметить, что растительные масла должны употребляться только в натуральном виде и не более 2 сл. л в день.
- Первые блюда, приготовленные на воде, овощном отваре или слабом мясном бульоне. Это должны быть преимущественно овощные/грибные супы, в виду своей низкой калорийности. Картофель в супы не добавляется или присутствует в небольшом количестве.
- Нежирные кисломолочные напитки, молоко и не очень жирный творог, брынза и сыр 30% жирности. Сметана должна использоваться наименьшей жирности и только как добавка в блюда (1-2 ст.л.).
- Яйца всмятку, омлет с грибами и овощами (лучше делать на пару или на сухой сковороде).
- Меда можно есть до 1 ч.л. в день.
- Любые орехи 30-40 г в день в натуральном виде (не жареные и не соленые) — это источники полезной альфа линоленовой кислоты и необходимой клетчатки, магния, цинка, йода, железа и кобальта. Не забывать о высокой калорийности всех орехов.
- Из напитков следует отдать предпочтение овощным и фруктовым сокам, травяным чаям, кофе с молоком, но без сахара, зеленому чаю с лимоном и имбирем, отвару шиповника.
Диагностика заболевания и лечение
Инсулинорезистентность является неизлечимым прогрессирующим заболеванием. То есть до конца вылечить ее не представляется возможным.
С другой стороны, его можно контролировать. Для диагностики используются специальные тесты на инсулинорезистентность. Необходимо сдать кровь на необходимые анализы, чтобы подтвердить наличие патологии.
Низкоуглеводная диета
Самый простой и, в то же время самый сложный способ справиться с болезнью — низкоуглеводная диета с повышенным содержанием белка, физические нагрузки и прием медикаментов, повышающих чувствительность тканей к инсулину.
Физические нагрузки
Силовые тренировки (или анаэробные) способствуют тому, что мышцы снова начинают «видеть» инсулин. В отличие от жировой ткани, на мышечную ткань можно повлиять. При анаэробных тренировках запускается цепочка адаптационных процессов, которые пробуждают чувствительность к инсулину.
То есть повышение остроты рецепторов является адаптацией к работе мышц в анаэробном режиме. Поэтому для пациентов с инсулинрезистентностью физические нагрузки являются обязательными.
Исключение продуктов
Низкоуглеводная диета теперь становится пожизненной, от этого, без преувеличения, зависит жизнь пациента. Как перейти на правильное питание читаете по этой ссылке.
Она полностью исключает употребление:
- рафинированного сахара;
- сдобы, выпечки из белой муки;
- жирных продуктов;
- а также продукты с повышенным гликемическим индексом.
Кетогенная диета
Медикаменты
Третья составляющая – это прием медикаментов. Хороший результат дает метформин, но врач может прописать и другие препараты, поскольку каждое лечение индивидуально.
Прогноз
Говоря о прогнозах, есть две новости.
- Плохая новость – инсулинорезистентность полностью вылечить нельзя.
- Хорошая новость – путем здорового питания и физических нагрузок можно держать патологию под контролем и жить полноценной жизнью.
А осознание того, что возвращение к прежнему режиму питания может оказаться летальным, должно стать стимулом, чтобы не сдаваться в борьбе за здоровье.
Возможно ли вылечиться от инсулинорезистентности
Основной метод борьбы с этим патологическим состоянием — уменьшение жировых отложений в теле. Это делается либо радикально (хирургическим путем), либо консервативно (соблюдением диеты и занятиями спортом). Правильно подобранный рацион позволяет уменьшить потребление вредных углеводов, регулярные спортивные нагрузки укрепляют мышцы и сжигают лишний жир. Благодаря смене образа жизни на здоровый, приходит в норму метаболизм (обмен веществ в организме) и предотвращается развитие сахарного диабета.
Вернуться к оглавлению
Необходимость диеты при инсулинорезистентности
При инсулинорезистентности диета является основным методом терапии. Диетическое питание при этой патологии позволяет добиться нескольких целей:
Такое питание помогает привести в порядок свой вес.
- привести в норму обменные процессы в теле;
- избавиться от избыточного веса;
- предотвратить развитие сахарного диабета;
- уменьшить проявления атеросклероза и других сопутствующих заболеваний;
- улучшить и укрепить общее состояние организма.
Вернуться к оглавлению
Общие рекомендации
Пациентам с инсулинорезистентностью необходимо питаться дробно — 5—6 раз в день. Такая организация рациона позволяет разогнать метаболизм, вследствие чего быстрее сжигаются жиры и углеводы
Второй важной рекомендацией является потребление за день большого количества воды — 1,5—2 литра. Из рациона требуется исключить продукты с большим количеством вредных «быстрых» углеводов, жирные блюда и продукты
При этой патологии блюда запрещается жарить, готовить с большим количеством масла. Оптимальными способами готовки являются:
- варка;
- тушение;
- запекание;
- приготовление на пару.
Плюсы и минусы диеты
Диета при инсулинорезистентности, меню на каждый день которой достаточно разнообразное и сбалансированное, обладает следующими достоинствами:
- Безопасность для здоровья. Она не вызывает в организме никаких побочных эффектов и заболеваний.
- Широкий перечень разрешенных к употреблению продуктов, в список которых входят зерновые, большинство овощей и фруктов.
- Эффективность в избавлении от лишнего веса.
- Предотвращение возникновения сахарного диабета.
- Профилактика сердечно-сосудистых заболеваний.
- Отсутствие необходимости голодания.
К недостаткам диеты можно отнести:
- Значительное ограничение быстрых углеводов, что может привести к стрессу и дискомфорту.
- Жесткий контроль над продуктами, которые больной принимает в пищу.
- В первые 1,5-2 недели человеку тяжело придерживаться диеты.
Меню на неделю
Учитывая принципы диеты при инсулинорезистентности составляется меню на неделю.
| Дни недели | Завтрак | Второй завтрак | Обед | Полдник | Ужин | Второй ужин |
| Понедельник | Омлет, овощной салат, хлебцы, зеленый чай с медом. | Фрукты | Овощной суп, отварная индейка, салат из капусты, травяной чай. | Творог | Рыба, рагу из овощей, чай с имбирем. | Простокваша |
| Вторник | Салат из овощей с брынзой, заправленный оливклвым маслом; чай с молоком. | Салат с капустой, сок. | Овощной борщ, немного вареной говядины овощной салат, компот. | Апельсин | Рыбная котлета, салат с капустой и маслом, чай с медом. | Кефир |
| Среда | Яйцо всмятку,салат с капустой, хлебец, травяной чай. | Яблоко | Овощной суп, запеченная куриная грудка с овощами, сок. | Апельсин | Творожная запеканка, чай с имбирем и лимоном. | Йогурт |
| Четверг | Творог, кофе с молоком. | Каша овсяная с курагой и изюмом зеленый чай. | Гречневый суп, котлета из куриной грудки, тушеная капуста, фруктовый чай. | Салат из помидора, огурца, капусты с хлебом, сок | Запеченный минтай с овощами, несладкий компот. | Ряженка |
| Пятница | Омлет, зеленый кофе с молоком. | Вареное яйцо,салат из капусты и моркови, сок | Гороховый суп, варенный язык с гречневой кашей, травяной чай | Салат из яблок и груши | Тефтели из мясаиндейки с гарниром из риса и зеленый чай | Кефир |
| Суббота | Творожная запеканка с медом, кофе с молоком | Омлет, сок | Перловый суп, баклажаны тушеные с помидорами, напиток из шиповника. | Салат из помидора и огурца | Котлета из печени с гречневой кашей, травяной чай | Варенец |
| Воскресенье | Бутерброд с сыром, кофе с молоком | Яйцо всмятку с овощным гарниром | Суп из овощей,рис с мясом курицы,фруктовый чай | Яблоко | Рыба, запеченная с овощами; напиток из шиповника | Ряженка |
Питание при инсулинорезистентности необходимо взять под особый контроль. Диета помогает нормализовать сахар и инсулин, способствует похудению. Разрешенные продуты довольно разнообразны, поэтому можно придумать меню на каждый день на любой вкус.
Не стоит забывать выпивать не менее 2 л жидкости ежедневно, употреблять назначенные врачом витаминные комплексы и лекарственные препараты. Если соблюдать все рекомендации, через неделю можно заметить улучшение состояния.
Почему диабет считается неизлечимым?
Диабет всегда приводит к фатальным осложнениям. Зашкаливающий сахар в крови крайне опасен.
Людмила Антонова дала пояснения по поводу лечения сахарного диабета.
Была ли статья полезной?
Оцените материал по пятибальной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом — напишите комментарий ниже.
Чем заменить сладости
Одним из самых тяжелых моментов, возникающих у людей с ИР, является отказ от многих любимых сладостей и десертов. На самом деле список вкусных и полезных блюд для истинных сладкоежек достаточно широкий. Человеку нужно лишь подобрать подходящие продукты и потратить несколько минут своего времени на приготовление сладкого и питательного блюда.

Чем заменить сладости
Людям с ИР в качестве сладостей можно употреблять следующие блюда:
- Творожная запеканка с добавлением орехов, ягод и нежирной сметаны.
- Запеченные с творогом и курагой яблоки.
- Фруктовые салаты, заправленные натуральным йогуртом.
- Морковная запеканка, запеченная со взбитым яичным белком и нежирной сметаной.
- Творог, перетертый с сезонными ягодами. В него можно добавить сметану, орехи или натуральный йогурт.
В процессе приготовления блюд можно добавить небольшое количество фруктозы. Сахар или сок можно подсластить стевией. Современная пищевая промышленность предлагает множество сладостей для людей с повышенным содержанием сахара в крови. Их можно приобрести практически в любом крупном супермаркете или магазине, специализирующимся на диетическом питании.
Диагностика
Инсулинорезистентность является неизлечимым прогрессирующим заболеванием. То есть до конца вылечить ее не представляется возможным.
С другой стороны, его можно контролировать. Для диагностики используются специальные тесты на инсулинорезистентность. Необходимо сдать кровь на необходимые анализы, чтобы подтвердить наличие патологии.
Низкоуглеводная диета
Самый простой и, в то же время самый сложный способ справиться с болезнью — низкоуглеводная диета с повышенным содержанием белка, физические нагрузки и прием медикаментов, повышающих чувствительность тканей к инсулину.
Физические нагрузки
Силовые тренировки (или анаэробные) способствуют тому, что мышцы снова начинают «видеть» инсулин. В отличие от жировой ткани, на мышечную ткань можно повлиять. При анаэробных тренировках запускается цепочка адаптационных процессов, которые пробуждают чувствительность к инсулину.
То есть повышение остроты рецепторов является адаптацией к работе мышц в анаэробном режиме. Поэтому для пациентов с инсулинрезистентностью физические нагрузки являются обязательными.
Исключение продуктов
Низкоуглеводная диета теперь становится пожизненной, от этого, без преувеличения, зависит жизнь пациента. Как перейти на правильное питание читаете по этой ссылке.
Она полностью исключает употребление:
- рафинированного сахара;
- сдобы, выпечки из белой муки;
- жирных продуктов;
- а также продукты с повышенным гликемическим индексом.
При подозрении на инсулинорезистентность необходимо проверить:
- есть ли в моче белок;
- уровень триглециридов;
- концентрацию глюкозы;
- соотношение хорошего и плохого холестерина.
Подтвердить резистентность тканей к инсулину можно с помощью специально рассчитанных индексов:
- показатель HOMAIR должен быть менее 2,7;
- показатель CARO – менее 0,33.
Если их значения выше, то ткани плохо усваивают инсулин. В этом случае все силы должны быть направлены на уменьшение веса пациента. Но учтите, к сдаче анализов следует правильно подготовиться. Только в этом случае они будут информативными.
Перед забором крови на исследование необходимо:
- 8-12 часов не употреблять пищу;
- отказаться от курения за полчаса до забора материала;
- избегать физических нагрузок, стрессов накануне проведения анализа.
О приеме любых медикаментов следует сообщить врачу, они могут повлиять на результаты обследования.
Пациенты должны знать, что при диагностированной резистентности к инсулину отчаиваться не стоит. Это достаточно серьезная патология, то справиться с ней можно с помощью правильной низкоуглеводной диеты, физических нагрузок.
Обращать внимание необходимо на продукты, у которых низкий гликемический индекс. В рационе основной упор делается на них
При нормализации состояния меню расширяется. Кушать можно продукты со средним гликемическим индексом. Похудение на 10% значительно улучшает состояние организма и прогноз для пациента.
Помогает ли сон похудеть?
Чтобы понять основу, вспомним школьную анатомию. Чем же занимается организм во время сна? На этот вопрос можно дать простой ответ: отдыхает. Происходит восстановление утраченных за прошедший день клеток, сортируются накопленные дневные переживания, очищение от вредных токсинов. Другими словами, наводится порядок.

Для восстановления человеку требуется энергия. Топливо организм получает из еды и запасов в жировых клетках. Из этого следует, что если ночью в него не поступает еда, то он начинает расходовать отложенные ранее жировые запасы. Полностью оправдан простой тезис о вреде ночных перекусов, которые приводят к образованию жировых отложений на талии животе и бёдрах.
Однако просто отказаться от еды в вечернее и ночное время суток не всегда приводит к желаемому похудению самостоятельно, без помогающих факторов. Так можно лишь стабилизировать имеющийся или же скинуть незначительный лишний вес. Потому что потерянные ночью килограммы легко восстанавливаются во время завтрака, обеда и ужина в течение дня.

Меню
Ниже представлено примерное меню. Его можно придерживаться, а можно и изменить, согласно предпочтениям больного. Все блюда приготовлены только разрешенными способами — на пару, в микроволновой печи, запеченные в духовом шкафу, на гриле и отварные.
Количество соли лучше ограничить, так как она способствует задержки жидкости в организме, чем провоцирует нагрузку на почки. А многие органы и так отягощены данным заболеваниям. Не следует превышать норму — 10 грамм в день.
Так же необходимо помнить и о потреблении достаточного количества жидкости, минимум два литра в день. Можно рассчитать и индивидуальную норму — на одну съеденную калорию приходится один миллилитр воды.
При данном заболевании в качестве жидкости разрешена вода, чаи и кофе. Но чем же еще можно разнообразить рацион напитков? Довольно полезен шиповник при диабете и инсулинорезистентности. Его разрешено пить до 300 мл в день.
Понедельник:
- завтрак — омлет на пару, черный кофе со сливками;
- второй завтрак — фруктовый салат, заправленный несладким йогуртом, зеленый чай с сыром тофу;
- обед — гречневый суп на овощном бульоне, два ломтика ржаного хлеба, паровая куриная котлета, тушеная капуста с бурым рисом, травяной чай;
- полдник — творожное суфле с сухофруктами, зеленый чай;
- первый ужин — запеченный минтай с овощами, кофе со сливками;
- второй ужин — стакан ряженки.
Вторник:
- завтрак — творог, зеленый кофе со сливками;
- второй завтрак — тушеные овощи, отварное яйцо, зеленый чай;
- обед — овощной суп, перловка с отварной куриной грудкой, ломтик ржаного хлеба, черный чай;
- полдник — фруктовый салат;
- первый ужин — тефтели из бурого риса и индейки с томатной подливой, зеленый кофе;
- второй ужин — стакан простокваши.
Среда:
- первый завтрак — кефир, 150 грамм черники;
- второй завтрак — овсяная каша с сухофруктами (курага, чернослив), два печенья на фруктозе, зеленый чай;
- обед — суп с перловкой, баклажаны, тушенные с помидорами и луком, запеченный хек, кофе со сливками;
- полдник — овощной салат, ломтик ржаного хлеба;
- первый ужин — гречка с печеночной котлетой, зеленый чай;
- второй ужин — обезжиренный творог, чай.
Четверг:
- первый завтрак — фруктовый салат, чай;
- второй завтрак — омлет на пару с овощами, зеленый кофе;
- обед — овощной суп, плов из бурого риса и курятины, ломтик ржаного хлеба, зеленый чай;
- полдник — сыр тофу, чай;
- первый ужин — тушеные овощи, паровая котлета, зеленый чай;
- второй ужин — стакан простокваши.
Пятница:
- первый завтрак — творожное суфле, чай;
- второй завтрак — салат из топинамбура, моркови и сыра тофу, ломтик ржаного хлеба, отвар из шиповника;
- обед — пшенный суп, рыбная паровая котлета с перловкой, зеленый кофе со сливками;
- полдник может включать салат из топинамбура для диабетиков например такой — топинамбур, морковь, яйцо, заправленные оливковым маслом;
- первый ужин — отварное яйцо, капуста, тушенная в томатном соке, ломтик ржаного хлеба, чай;
- второй ужин — стакан кефира.
Суббота:
- первый завтрак — фруктовый салат, отвар из шиповника;
- второй завтрак — омлет на пару, овощной салат, зеленый чай;
- обед — гречневый суп, печеночная котлета с бурым рисом, ломтик ржаного хлеба, чай;
- полдник — обезжиренный творог, зеленый кофе;
- первый ужин — минтай, запеченный на овощной подушке, ломтик ржаного хлеба, зеленый чай;
- второй ужин — стакан ряженки.
Воскресенье:
- первый завтрак — ломтик ржаного хлеба с сыром тофу, зеленый кофе со сливками;
- второй завтрак — овощной салат, отварное яйцо;
- обед — гороховый суп, отварной говяжий язык с гречкой, ломтик ржаного хлеба, отвар из шиповника;
- полдник — обезжиренный творог с сухофруктами, чай;
- первый ужин — тефтели с томатной подливой, зеленый кофе со сливками;
- второй ужин — стакан простокваши.
В видео в этой статье продолжена тема питания при инсулинорезистентности.
Пить можно чай или кофе без добавления сахара
В связи с тем, что у пациентов низкоуглеводный режим, возникает вопрос, с чем пить горячие напитки. Диетологи не рекомендуют добавлять в напитки сахар. Его можно заменить подсластителями растительного происхождения (фруктоза, глициризин или стевия). Синтетические сахарозаменители (ксилит, сорбит) могут вызывать побочные эффекты: тошнота, металлический вкус во рту, вздутие живота.
Несмотря на то, что фруктоза медленно всасывается, не стоит употреблять ее более 25 г в сутки. Стевию можно использовать для выпечки и приготовления других горячих блюд. Глициризин получают из солодки, поэтому этот заменитель сахара абсолютно безвреден. Можно добавлять в напитки мед, но не более 1 чайной ложки в сутки.

Чай и кофе с сахарозаменителями
Диета при инсулинорезистентности как основная часть терапии
Термическая обработка продуктов исключает процесс жарки и тушения с добавлением большого количества растительного масла, ввиду его калорийности. Вообще, вся жирная пища должна исключаться из диетического рациона.
Данная диета запрещает такие продукты:
- мясо и рыбу жирных сортов;
- рис;
- манную крупу;
- сладости, шоколад и сахар;
- сдобу и мучные изделия из пшеничной муки;
- фруктовые соки;
- картофель;
- копчености;
- сметану;
- сливочное масло.
Выбирая продукты с низким содержанием углеводов, необходимо обращать внимание на маркировку запакованных продуктов. Количество углеводов не должно превышать 10 граммов
Если на упаковке указано большее количество углеводов, от покупки лучше отказаться.
Не рекомендуют употреблять кисломолочные продукты с низким содержанием жира, что негативно скажется на общем самочувствии пациента.
Мононенасыщенные жиры при инсулинорезистентности употребляют в небольших количествах.
Их количество должно составлять до 35% суточной калорийности. К таким жирам относят оливковое и льняное масла, авокадо, орехи.
Они должны присутствовать при каждом приеме пищи, а это 5-6 раз в день. Обогащать меню надо разноцветными овощами.
Кроме этого, два приема пищи должно включать фрукты с низким гликемическим индексом (вишня, грейпфрут, абрикос, яблоко).
Чаще мяса в меню должна присутствовать рыба, в которой большое количество омега-3 жирных кислот (семга, лосось, сардины). Омега-3 улучшают противовоспалительное действие инсулина, клетки лучше реагируют на гормон.
Пациенты с ожирением часто задаются вопросом: «Как похудеть?» Диетологи настаивают на дробном питании. Пяти-шестиразовый режим питания стабилизирует уровень сахара в крови и помогает избежать скачков инсулина на протяжении всего дня.
При этом углеводы должны быть трудно расщепляемыми, например, выпечка из ржаной муки, различные каши, овощи и фрукты. Под запретом мучные изделия, сладости, сахар, ряд фруктов, овощей и продуктов животного происхождения.
Термическая обработка продуктов исключает процесс жарки и тушения с добавлением большого количества растительного масла, ввиду его калорийности. Вообще, вся жирная пища должна исключаться из диетического рациона.
Инсулин ответственен за усвоение глюкозы, главного источника энергии. Если он не справляется со своей задачей, сахарная концентрация крови повышается. Для поджелудочной это сигнал о необходимости вырабатывать больше гормона.
Железа работает на износ, стараясь восполнить мнимый недостаток инсулина. На самом деле гормона в крови становится больше, но глюкоза все равно не может свободно проникать сквозь клеточные мембраны. Получается, что поджелудочная трудится впустую.
Более того, ситуация из-за развития гиперинсулинемии становится еще опаснее. Во-первых, перекрывается низкая усвояемость глюкозы, ввиду чего диагностировать состояние становится сложнее. Норма сахара в моче и крови соблюдаются.
Нечувствительность к инсулину опасна также для сердечно-сосудистой системы. Гормон выполняет еще одну важную функцию – расслабляет стенки сосудов. В противном случае просвет сужается, увеличивается риск закупорки.
Неправильное питание, с одной стороны, увеличивает концентрацию глюкозы в крови, с другой, негативно влияет на работу сердечно-сосудистой системы. Употребляя вредные продукты, вы усложняете задачу организму, который изо всех сил пытается справиться с имеющейся проблемой.
Инсулина требуется все больше, но поджелудочная железа и так работает на пределе своих возможностей. Сахароснижающие препараты могут лишь частично нормализовать ситуацию. Медикаментозная терапия имеет симптоматический характер.
Правильно подобранная диета, в свою очередь, нормализует выработку инсулина, уменьшает концентрацию сахара в крови, очищает и укрепляет сосуды. Согласно экспертным оценкам, у пациентов с ожирением резистентность к гормону возникает в разы чаще и протекает она тяжелее, практически не поддается лечению.
Что будет, если отказаться от диеты?
Диета при инсулинорезистентности помогает предотвратить развитие таких заболеваний, как:
- инсульт;
- атеросклероз;
- инфаркт;
- диабет 2-го типа;
- гипергликемия.
Без специальной диеты постепенно происходит поражение печени и нарушение нормальной работы поджелудочной железы, что приводит к развитию жировой дистрофии (стеароза). Диета при инсулинорезистентности отличается высокой эффективностью и доступностью. Грамотно составленное меню на каждый день поможет сделать жизнь более здоровой и комфортной.
Причины развития заболевания
На процесс развития инсулинорезистентности влияют генетические факторы, питание и образ жизни, прием некоторых лекарств, гормональные изменения. Чаще всего эту болезнь вызывает именно ожирение.
Выявление болезни осложняется бесссимптомностью, в итоге врачебная помощь оказывается позже, чем нужно. Тем не менее можно выделять следующие признаки:
- Абдоминальное ожирение (скопление жира в районе живота)
- Гипертония
- Сонливость после еды
- Черный аконтоз (огрубение кожи и появление на ее поверхности бородавчатых разрастаний чёрно-бурого цвета, которые наблюдаются в крупных складках и на коже шeи)
- Постоянная тяга к сладкому
- Плохая концентрация внимания и повышенная утомляемость, даже после отдыха
- Раздражительность из-за недостаточного поступления глюкозы в мозг
Стоит оговориться, что не всегда некоторые из этих симптомов означают наличие инсулинорезистентности. Так, сонливость, тяга к сладкому и быстрая утомляемость вполне могут быть спровоцированы банальной усталостью и стрессом.

Но, если плохое самочувствие не проходит, необходима консультация у специалиста. Если не предпринять меры на ранних стадиях, болезнь может иметь печальные последствия.
Вот некоторые из них:
- Прогрессирует абдоминальное ожирение, а это большой риск для внутренних органов.
- Вероятность появления атеросклероза.
- Образование тромбов в сосудах.
- Повышается вероятность инфаркта и инсульта.
У людей состояние инсулинорезистентности ассоциируется, как правило, лишь с диабетом. Но у данной патологии могут быть и другие предпосылки. К причинам появления указанной проблемы приводит:
- генетическая предрасположенность;
- сбои гормонального фона;
- большое количество простых углеводов в рационе;
- приём препаратов, негативно влияющих на процесс усвоения гормона.
Если у человека нет проблем со здоровьем, то его мышцы утилизируют до 80% всей поступившей глюкозы. Она является основным источником энергии. Вероятность развития инсулинорезистентности повышается при наличии:
- абдоминального ожирения;
- гипертриглицеридемии;
- низкого уровня ЛПВП (хорошего холестерина);
- преддиабета или уже самого заболевания;
- гипертонии;
- микроальбуминурии.
При сбоях в процессе поглощения инсулина клетками также могут диагностировать такие заболевания:
- ишемическое поражение сердца;
- ожирение;
- синдром поликистозных яичников;
- гипертония;
- хронические воспалительные поражения;
- дистрофию тканей печени;
- стресс;
- нарушения роста;
- болезнь Альцгеймера.
Повышенный уровень инсулина заметно ухудшает состояние здоровья.
У людей ухудшение процесса усвоения инсулина ассоциируется лишь с диабетом. Но к данной проблеме приводят не только нарушения углеводного обмена. К причинам появления указанной проблемы приводит:
- генетическая предрасположенность;
- сбои гормонального фона;
- большое количество простых углеводов в рационе;
- прием препаратов, негативно влияющих на процесс усвоения гормона.
Если у человека нет проблем со здоровьем, то мышцы утилизируют до 80% всей поступившей глюкозы. Она является основным источником энергии. Вероятность развития инсулинорезистентности повышается при наличии:
- абдоминального ожирения;
- гипертриглицеридемии;
- низкого уровня ЛПВП (хорошего холестерина);
- преддиабета или диабета;
- гипертонии;
- микроальбуминурии.
- ишемическое поражение сердца;
- ожирение;
- синдром поликистозных яичников;
- гипертоническую болезнь;
- хронические воспалительные поражения;
- жировую дистрофию тканей печени;
- хронический стресс;
- нарушения роста;
- болезнь Альцгеймера.
Получается замкнутый круг: при увеличенном содержании гормона запускается процесс трансформации глюкозы в жиры. Из-за этого появляется избыточный вес и ожирение. А это в свою очередь повышает инсулинорезистентность.
Почему повышенный сахар и повышенный инсулин обрекают нас на лишний вес?
- Если в течение некоего времени в ваш организм поступало больше энергии, чем вы могли потратить, организм создал некие настройки – в частности, в виде повышенного уровня инсулина для сохранения этого избытка энергии.
- Повышенный уровень инсулина действует как страж вашей энергии – выполняет команду по её сохранению, даже если вы начинаете есть меньше (без стратегического плана), его команда по сохранению остается неизменной – то есть, та ситуация, в которой жира больше, а энергии меньше.
- Со временем сохранять избыток энергии можно только в форме жировой ткани – удобной формы хранения как раз из-за практически неограниченных объемов хранения.
- На определенном этапе (индивидуален для каждого) наши подкожные жировые клетки переполняются и жир начинает накапливаться в печени и вокруг неё, а также в мышцах, в брюшной полости и в других органах, например, в поджелудочной железе.
- Нарушается функция органов, критичных для здоровой регуляции веса, – печени, поджелудочной железы.
- Параллельно часто продолжается поступление энергии извне (с едой), и он оказывается практически обречен на превращение в жир.
- При этом жир не сжигается, потому что повышенный инсулин для организма служит сигналом, что энергия есть и другие её источники не нужны.
Симптомы заболевания
Прежде чем выяснять, как следует питаться, чтобы повысить восприимчивость тканей к гормонам поджелудочной железы, надо убедиться, что у вас инсулинорезистентность. К симптомам патологии относят:
- появление сонливости после приёма пищи;
- учащение метеоризма;
- рассеянное внимание;
- накопление жира в области талии и живота;
- частое чувство голода;
- депрессивные расстройства.
При данных признаках пройдите полноценное обследование.
Прежде чем выяснять, как следует питаться, чтобы повысить восприимчивость тканей к инсулину, надо убедиться, что у вас инсулинорезистентность. К симптомам патологии относят:
- появление сонливости после приема пищи;
- учащение метеоризма;
- рассеянное внимание;
- накопление жира в области талии и живота;
- повышение чувства голода;
- депрессивные расстройства.
При данных признаках следует пройти полноценное обследование.
Точно поставить диагноз может только специалист по результатам анализа и наблюдению состояния больного. Но есть ряд тревожных сигналов, которые подаёт организм. Ни в коем случае их нельзя игнорировать, и при первой возможности необходимо обратиться к врачу для выявления точного диагноза.
Итак, среди основных симптомов заболевания можно выделить:
- рассеянное внимание;
- частый метеоризм;
- сонливость после еды;
- перепады артериального давления, часто наблюдается гипертония (повышенное давление);
- ожирение в области талии — один из главных признаков инсулинорезистентности. Инсулин блокирует распад жировой ткани, поэтому похудеть на различных диетах при всём желание не получается;
- депрессивное состояние;
- усиленное чувство голода.
При сдаче анализов выявляют такие отклонения, как:
- белок в моче;
- повышенный показатель триглециридов;
- повышенный уровень глюкозы в крови;
- плохие анализы на холестерин.
При сдаче анализа на холестерин необходимо проверять не общий его анализ, а отдельно показатели «хорошего» и «плохого».
Низкий показатель «хорошего» холестерина может сигнализировать о повышенной устойчивости организма к инсулину.
Сладости: как лечить дикую тягу к сладкому?
Если вы твердо решили встать на тропу войны с грызущим чувством голода и хотите дать бой дикой тяге к сладкому, то вот что вам поможет:
- Мятная жевательная резинка. Сильный мятный вкус нейтрализует желание съесть что-нибудь сладкое. Кстати, чистка зубов мятной пастой дает тот же эффект!
- Обычная питьевая вода. Это может звучать нелепо, но не торопитесь с выводами. Большой стакан воды ненадолго облегчит чувство голода.
- Прогулка. Одним из главных факторов тяги к сладостям является стресс. Помочь может получасовая прогулка во дворе своего дома.
- Отвлекайте себя. Порывы к сладкому обычно продолжаются в течение нескольких минут. В это время вы должны постараться отвлечься. Как вариант, позвоните другу или подруге и поболтайте о чем-нибудь вечном… )))
- Составляйте меню заранее. Оно должно состоять преимущественно из орехов, фруктов и овощей.
- Употребляйте в пищу достаточное количество белка в виде постного мяса, рыбы и яиц. Белок усваивается в организме достаточно долго, а значит вам будет хотеться меньше сладкого.
Почему не получается похудеть и освободиться от пищевой зависимости рассказывает врач-диетолог:
Интересная статья: Эффективная диета при гестационном сахарном диабете у беременных